
معلومات عامة
- الاختصاص طب القلب
- من أنواع خمج جرثومي
- الإدارة
- أدوية
- بنسلين
حمى الروماتيزم، أو مايعرف بحمى رماتيزميه حادة، هي مرض التهابي يصيب القلب، المفاصل، الجلد، والمخ.

فيديو توضيحي
محتويات
1 الأعراض والعلامات
1.1 أخرى
2 الفزيولوجيا المرضية
2.1 داء القلب الروماتيزمي
3 التشخيص
3.1 المعايير الرئيسية
3.2 المعايير الثانوية
4 الوقاية
5 العلاج
5.1 التطعيم
5.2 العدوى
5.3 الالتهاب
5.4 فشل القلب
6 الاوبئه
7 المراجع
8 وصلات خارجية
تبدأ علامات المرض عادة بعد أسبوعين إلى أربع أسابيع من التهاب بلعومي.
أخرى
الم في البطن
نزيف من الانف
الفزيولوجيا المرضية
منتجة أعراض الحمى الروماتيزميه.
للبكتيريا العقدية المقيحه جدار خلوي مكون من حزم من البوليمر التي تحتوي على بروتين M والذي يعتبر مستضد للغاية. تعمل الأجسام المضادة الناتجة من جهاز المناعة ضد بروتين M تفاعل مناعي ضد بروتين الليف العضلي القلبي مايوسن، و غلايكوجين عضلات القلب، وخلايا العضلات الملساء للشرايين، مما يحفز إطلاق السايتوكاينات وتدمير الأنسجة. لكن التفاعل المناعي المتصالب الوحيد المثبت هو مع الأنسجة الضامة المحيطة بالأوعية. هذا الالتهاب يحدث من خلال اتصال مباشر بين الخلايا المتممه ومستقبل Fc مما يحفز استجلاب للنيوتروفيل (العدلات) والخلايا الاكوله. أجسام آشوف المميزة، مكونه من كولاجين ايوزينوفيلي منتفخ محاط بخلايا ليمفيه وخلايا أكوله ويمكن رؤيته باستخدام المجهر الضوئي. من الممكن أن تتحول الخلايا الاكوله الأكبر إلى خلايا انتيشو أو خلايا آشوف ضخمة. الضرر الصمامي المتسبب من الروماتزم الحاد ممكن ان يتضمن أيضًا مناعة خلوية، تتضمن آفات الصمام بشكل رئيسي خلايا T المساعدة وخلايا اكوله.
في الحمى الروماتيزميه، هذه الآفات يمكن أن تتواجد في أي طبقه من طبقات القلب، ولذلك سميت التهاب القلب الشامل. يمكن ان يسبب الالتهاب ارتشاح مصل فبيريني تاموري توصف بانها تأمور الخبز والزبدة والتي عادة تنتهي دون أي آثار. إشراك بطانة القلب ينتج إجمالًا نخر شبه فبريني وتكوين ثآليل على طول خط إغلاق الصمام القلب اليساري. ينتج من الترسيب ثآليل، ولكن ينتج تسميك غير متساوي من الافات التحت الشغاف تسمى لويحات ماكاليوم.
داء القلب الروماتيزمي
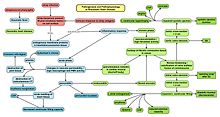
الفسيولوجيا المرضيه للحمى الروماتيزميه
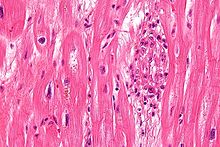
صورة مجهرية لاجسام آشوف (يمين الصوره) كما تكون في حمى القلب الروماتيزمي. صبغة H&E.
داء القلب الروماتيزمي المزمن يتميز بنوبات متكرره من الالتهاب والترميم الليفي. التغيرات الأساسية التي تحدث للصمامات تتضمن تسميك لشرفات الصمام، التحام في الصواري، وتسميك وتقصير في الاربطه الوتريه. تَحدُث نتيجه تفاعل مناعي ذاتي ضد بكتريا عقديه محلله نوع A بيتا تسبب تدمير للصمامات. ينتج من التليف والتندب لشرفات الصمام، الصواري، والشرفات اعاقات تسبب تضيق أو قَلَس للصمامات. يطلق على الالتهاب الناتج من الحمى الروماتيزميه – عادة يحدث خلال فتره الطفولة - التهاب الصمام الروماتيزمي. ويكون نصف مرضى الحمى الروماتيزميه مصابين بالتهاب بطانة الصمام. ومعظم نسبة المراضة والوفيات المتعلقة بالحمى الروماتيزمية سببها التدمير الذي تحدثه الحمى الروماتيزميه لأنسجة صمامات القلب.
إنّ آلية تطور المرض لداء القلب الروماتيزمي معقده وغير مفهومه بشكل كامل، لكن من المعلوم انها تتضمن التمويه الجزيئي والقابيلية الجينية التي تؤدي إلى تفاعل مناعي ذاتي.
التمويه الجزيئي يحدث عندما تتشارك الحواتم بين مولد الضد للمُضيف ومولد الضد للبكتيريا. يسبب هذا تفاعل مناعي ذاتي ضد الأنسجة الأصلية في القلب التي يتم التعرف عليها بالخطأ كأجسام غريبة نتيجة التفاعلية المتصالبة للأجسام المضادة التي تتكون نتيجه الحواتم المشتركة. تكون بطانة الصمامات هي المكان الرئيسي للدمار الناتج من الخلايا الليمفية. وتعتبر خلايا CD4 T هي الخلايا الرئيسية المؤثرة في داء القلب الروماتيزمي. تبدأ عمليه تحفيز خلايا T عادة بإظهار مولدات الضد للبكتيريا العقديه A. في داء القلب الروماتيزمي، يسبب التمويه الجزيئي تحفيز غير صحيح لخلايا T والتي بدورها تُحفّز خلايا B التي تبدأ بإنتاج أجسام مضادة خاصة لمولدات ضد ذاتية. وهذا ينتج استجابة مناعية ضد أنسجة القلب التي تم التعرف عليها على أساس أنها أجسام غريبة. تزيد الصمامات الروماتيزميه من استعراض VCAM-1 على سطح الخلية وهو بروتين يساعد على التصاق الخلايا الليمفيه. وتتم اعاده تنظيم VCAM-1 بعد ارتباطها ببطانه الصمام عن طريق أجسام مضادة خاصة لمولدات ضد ذاتية ناتجة بسبب التمويه الجزيئي بين بروتينات الشخص ومولدات الضد للبكتيريا العقدية A، وهذا يؤدي إلى التهابات وندوبات في الصمام تُلاحظ في التهاب الصمام الروماتيزمي، والتي تحدث عاده بسبب ارتشاح لخلايا T CD4. بينما تبقى القابلية الجينية غير واضحة، وجدت بعض العوامل الجينيه التي تزيد من القابلية للتفاعل المناعي المتصالب في الحمى الروماتيزميه. أما العامل الرئيسي المساهم هو النوع الثاني من الجزيء MHC ، الموجود على الخلايا الليمفيه والخلايا المقدمة لمولد الضد، خاصه أليل DR, DQ على الكروموسوم البشري 6. ويزيد اتحاد أليلات معينه من التفاعل المناعي المتصالب في داء القلب الروماتيزمي. مستضد الكريات البيضاء البشري النوع الثاني (HLA class II) أليل DR7 (HLA-DR7) غالبا لها ارتباط بداء القلب الروماتيزمي، واتحادها مع أليلات معينة من DQ لها ارتباط ظاهري لنشوء الضرر الصمامي. العملية التي من خلالها تزيد جزيئات MHC- II قابليه المُضيف للتفاعل المناعي التصالبي في الحمى الروماتيزميه غير معروفه، لكن من المحتمل أن لها علاقة بدور جزيء HLA في تقدمة مولد الضد لمستقبلات خلايا T، وهذا يحفز العملية المناعيه. ووجد أيضًا على كروموسوم رقم 6 سايتوكاين TNF-a الذي له علاقة بداء القلب الروماتيزمي. ويفاقم الظهور عالي المستوى ل TNF-a من التهاب الأنسجة الصمامية وهذا يساهم في تطور داء القلب الروماتيزمي. مانوز بايندينغ ليكتين MBL هو بروتين التهابي يستخدم في التعرف على مسبب المرض. وتوجد مغايرات مختلفه من مواقع جين MBL2 على الحمض النووي لها علاقة بداء القلب الروماتيزمي. فالتضيق في الصمام التاجي الناتج من داء القلب الروماتيزمي له ارتباط ب MBL2 أليل التي تنسخ كميات كبيرة من MBL. أما القَلَس في الصمام الأبهري في مرضى داء القلب الروماتيزمي له ارتباط ب MBL2 أليل التي تنسخ كميات قليلة من MBL.
وتم فحص جينات أخرى لفهم أكثر لتعقيدات التفاعليات المناعية المتصالبة في داء القلب الروماتيزمي.
التشخيص

حمى الروماتيزم في جثه مشرحة مع خصائص مميزه (تسميك للصمام التاجي و تسميك الحبال الوتريه القلبيه و تضخيم بطانه البطين الايسر).
نُشِرَ مقياس جونز المعدل لأول مرة في عام 1944 بواسطه ت. دوكيت جونز،(دكتور في الطب MD ) . وكان يراجع دوريا من خلال جمعية القلب الأمريكية بالتعاون مع مجموعات أخرى. واعتمادا على مقياس جونز المعدل، يتم تشخيص الحمى الروماتيزمية من خلال وجود اثنتين من المعايير الرئيسية، أو معيار رئيسي واحد ومعيارين ثانويين، مع وجود دليل على التهاب ببكتيريا عقدية: من خلال ارتفاع معيار ضد الحالّة العِقْدِيّة O أو انزيم DNAase. يستثنى من ذلك رقص سيدنهام والتهاب القلب الخامل، حيث تعتبر كل واحده منهن بنفسها اشاره إلى الحمى الروماتيزميه. نشرت مقاله في أبريل 2013 في الجريدة الهندية للأبحاث الطبية صرحت أن أبحاث مخطط صدى القلب ودوبلر E,D، رغم وجود تحفظات على منافعهم، ساهمت بشكل كبير في تشخيص مرض داء القلب الروماتيزمي، مما يرجح عدم كفايه مقياس جونز 1992. وشخصت أبحاث E,D التهابا للقلب مصابين بحمى الروماتيزم الحادة، وبالمثل عند متابعة مرضى حمى الروماتيزم ممن اتوا في البداية برقص سيدنهام وحدها. ومن العلامات السابقة لعدوى العقديات: حمى قرمزية مؤخرًا، ارتفاع عيار مستضد الحالة العقدية O أو عيار أجسام مضادة ضد عقدية أخرى، أو موجبية زراعة الحلق.
المعايير الرئيسية
التهاب المفاصل: التهاب مؤقت متنقل في المفاصل الكبرى، عاده يبدا في الساق وينتقل إلى الاعلى.
التهاب القلب: التهاب في عضلة القلب ( myocarditis) تظهر كفشل القلب الاحتقاني مع ضيق في التنفس، أو التهاب غلاف القلب مع احتكاك، أو نفخه قلبيه جديده.
عقيدات تحت جلديه: تجاميع صلبة غير مؤلمة من الالياف فوق العظام أو الاربطه. عاده تظهر خلف الرسغ، خارج الكوع، وعلى مقدمة الركبة.
حمامى هامشيه: طفح جلدي محمر طويل المدى يبدا في الجذع أو الذراع على شكل بقع، تنتشر إلى الخارج وتُمسح من الداخل لتشكل حلقه، تستمر بالانتشار لتتحد مع حلقات اخرى، لتكون شكل حيه، تنتشر إلى الوجه وتسوء مع الحرارة.
رقص سيدنهام: سلسله من الحركات السريعه المميزه لا يتأثر بها الوجه والذراعين.
المعايير الثانوية
( لا تحتسب إذا كان التهاب القلب من ضمن المعايير الرئيسية)
نوبات قديمه من الحمى الروماتيزميه أو مرض قلبي خامل
حمى الروماتيزم في جثه مشرحة مع خصائص مميزه (تسميك للصمام التاجي وتسميك الحبال الوتريه القلبيه وتضخيم بطانه البطين الايسر).
الوقايةالوقاية من تكرار المرض يتم من خلال استئصال العدوى الحاده واعطاء مضادات حيويه وقائيه. تقترح جمعيه القلب الامريكيه المحافظة على صحة الاسنان، واعطاء مضادات حيويه وقائيه على المدى البعيد للاشخاص المعروفين بالتهاب الشغاف الجرثومي، أو زراعه قلب، أو لديهم صمام قلب صناعي، أو انواع من عيوب قلبيه خلقيه.
العلاج
ان معالجه الحمى الرروماتيزميه تتجه نحو تقليل الالتهاب بعلاجات ضد الالتهاب مثل اسبيرين أو كورتيكوستيرويد.
التطعيم حاليا لا يوجد مطعوم للبكتيريا العقديه المقيحه، ولكن يوجد ابحاث لتطوير هذا المطعوم. تتضمن الصعوبات في ايجاد مطعوم الانواع المختلفه من البكتيريا العقديه المقيحه في الطبيعة وضروره وجود عدد كبير من الناس ووقت كثير لمحاولات صناعته بامان وكفاءه عاليه.
العدوى
الاشخاص موجبيي الزراعة للعقديات المقيحه يجب علاجهم بالبنسلين مادامت الحساسية للدواء غير موجوده. هذا العلاج لن يغير مسار المرض الحاد. ان أفضل العلاجات الموجوده في كتب اوكسفورد (Oxford Handbook of Clinical Medicine) للحمى الروماتيزميه هو بينزاثين بينزيل بينيسلين.
الالتهابيستخدم عاده الكورتيكوستيرويد، ولكن لا يوجد دليل قوي لاثبات ذلك.
ويستخدم الساليساليت لتخفيف الالم.
فشل القلب
بعض الاشخاص يصابون بالتهاب قلبي قوي تظهر اعراضه على شكل فشل قلب احتقاني.
الاوبئه

وتكون نسبه الحدوث اقل بكثير في الاشخاص المستخدمين للمضادات الحيويه للعلاج. اما الاشخاص الذين اصيبوا بحمى روماتيزميه لديهم القابلية لحدوث نوبات احتدام مع تكرار العدوى بالعقديات. تكرار الحمى الروماتيزميه نوعا ما شائع في غياب استمرار اخد جرعات صغيره من المضادات الحيوية، خصوصا في أول ثلاث إلى خمس سنين بعد أول حادثه. المضاعفات التي تصيب القلب قد تكون على المدى الطويل خطيره، خصوصا إذا كان الصمام قد اصيب. الباقين على قيد الحياه من الحمى الروماتيزميه عاده يجب ان ياخدوا بينسلين لمنع عدوى العقديات التي من المحتمل ان تؤدي إلى حالات اخرى من الحمى الروماتيزميه القاتله.
ليست هناك تعليقات:
إرسال تعليق